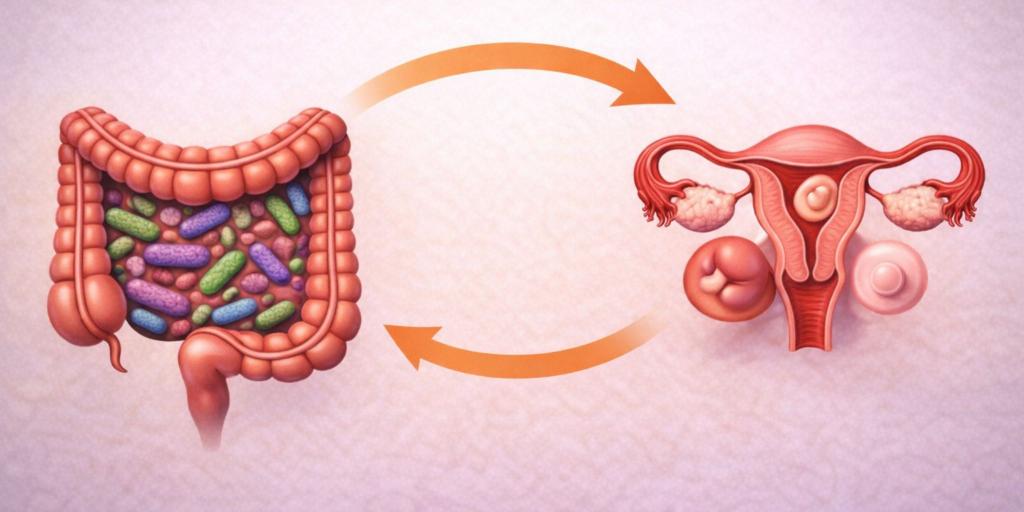
Quando si parla di fertilità femminile, l’attenzione si concentra tradizionalmente su assetto ormonale, riserva ovarica e funzionalità ginecologica. Tuttavia, un numero crescente di evidenze scientifiche sta portando l’attenzione su un protagonista spesso trascurato: il microbiota intestinale.
Eppure proprio lì, nel nostro microbiota, si gioca una parte importante dell’equilibrio ormonale e della salute riproduttiva.
Negli ultimi anni la ricerca scientifica ha iniziato a mostrare un legame sempre più chiaro tra microbiota intestinale e fertilità femminile: sempre più studi collegano disbiosi, infiammazione e alterazioni metaboliche a condizioni come PCOS, endometriosi e difficoltà di concepimento.
Comprendere questa connessione apre nuove prospettive anche nell’approccio nutrizionale alla fertilità.
Cos’è il microbiota intestinale e perché conta davvero
Il microbiota intestinale è l'insieme di microrganismi, principalmente batteri, che vivono nel nostro intestino. Non sono “ospiti”: sono veri alleati.
Ci aiutano a:
digerire e assorbire i nutrienti
produrre vitamine e sostanze antinfiammatorie
difenderci da germi patogeni
regolare il sistema immunitario
mantenere equilibrio metabolico e ormonale
Quando questo ecosistema è equilibrato (eubiosi), l’organismo funziona meglio.
Quando invece si altera (disbiosi), possono comparire infiammazione, disturbi metabolici e ormonali.
Per questo oggi il microbiota è considerato un "organo aggiuntivo”, essenziale per il mantenimento della salute e per la prevenzione di numerose patologie.
Il dialogo tra intestino e ormoni femminili
Intestino e ormoni femminili comunicano più di quanto immaginiamo.
Il dialogo tra intestino e ormoni femminili, in particolare gli estrogeni, è mediato dal microbiota intestinale e dall'estroboloma, un insieme di geni batterici che producono enzimi capaci di metabolizzare gli estrogeni. Questo dialogo è fondamentale per il mantenimento dell'equilibrio ormonale e per la salute generale della donna.
Questi enzimi possono:
deconiugare estrogeni coniugati → permettendo loro di essere riassorbiti nel sangue
contribuire a mantenere livelli ormonali equilibrati
Se il microbiota è equilibrato, i livelli ormonali restano stabili.
Se c’è disbiosi, questo meccanismo può incepparsi.
Il risultato?
Troppi o troppo pochi estrogeni circolanti.
Entrambe le situazioni possono favorire disturbi come:
cicli irregolari
difficoltà ovulatorie
endometriosi
PCOS
alterazioni metaboliche
In altre parole: la salute intestinale può influenzare direttamente la salute riproduttiva.
Quando l’equilibrio si rompe: disbiosi, infiammazione e fertilità
Uno squilibrio del microbiota può attivare un’infiammazione cronica di basso grado che interferisce con ovulazione, metabolismo e qualità dell’ambiente riproduttivo.
Alcuni esempi:
PCOS
La disbiosi è spesso associata a insulino-resistenza e aumento degli androgeni, due fattori che ostacolano l’ovulazione.
Endometriosi
Alterazioni del microbiota possono favorire un eccesso di estrogeni e uno stato infiammatorio persistente, che alimenta la malattia.
Difficoltà di concepimento
Anche il microbiota vaginale e uterino gioca un ruolo chiave: la presenza di Lactobacillus è associata a migliori tassi di impianto e gravidanza.
Sempre più studi suggeriscono che la fertilità non dipenda solo dalle ovaie, ma dall’equilibrio dell’intero ecosistema microbico.
L’alimentazione come primo strumento di cura
La buona notizia è che il microbiota risponde rapidamente allo stile di vita, soprattutto alla dieta.
Ciò che mangiamo ogni giorno può nutrire batteri “amici” oppure favorire quelli pro-infiammatori.
In generale, favoriscono un microbiota sano:
verdura e frutta ricche di fibre
legumi
cereali integrali
pesce e grassi buoni (olio extravergine, frutta secca)
alimenti fermentati (yogurt, kefir, miso, crauti)
polifenoli (frutti rossi, cacao, tè verde)
Questi alimenti sostengono batteri benefici come Lactobacillus, Bifidobacterium e produttori di butirrato (es. Faecalibacterium), associati a minore infiammazione e migliore equilibrio metabolico.
Al contrario, possono favorire disbiosi:
zuccheri raffinati
farine bianche
eccesso di cibi ultra-processati
grassi trans e saturi in eccesso
che tendono ad aumentare batteri pro-infiammatori (spesso Gram-negativi ricchi di LPS).
Modelli alimentari equilibrati, insieme a peso corporeo adeguato e attività fisica, sono stati associati a una riduzione significativa del rischio di infertilità ovulatoria.
Come nutrire il microbiota (e la fertilità) ogni giorno
Se stai cercando una gravidanza, o vuoi semplicemente sostenere la tua salute ormonale, puoi partire da piccoli passi concreti:
aumenta gradualmente le fibre (verdure, legumi, integrali)
inserisci ogni giorno alimenti fermentati
limita zuccheri e prodotti ultra-processati
scegli grassi buoni al posto di quelli industriali
cura sonno, movimento e gestione dello stress
Queste azioni non solo nutrono batteri benefici come Lactobacillus e Bifidobacterium, ma aiutano a mantenere stabile il metabolismo degli ormoni e un ambiente interno favorevole al concepimento.
Prendersi cura dell’intestino significa creare un terreno più favorevole anche per la fertilità.
E a volte, il primo passo parte dal piatto!
Quando chiedere un supporto personalizzato
Un percorso nutrizionale personalizzato può fare la differenza in presenza di:
Cicli irregolari o assenti
Difficoltà a concepire
PCOS, endometriosi o altri disturbi ormonali
Con una consulenza mirata, è possibile riequilibrare il microbiota, supportare gli ormoni e aumentare le possibilità di concepimento, attraverso strategie personalizzate di alimentazione, integrazione e stile di vita.
Conclusioni
Il microbiota intestinale e la fertilità femminile sono strettamente collegati. Nutrire il microbiota con una dieta equilibrata e uno stile di vita sano, e rivolgersi a un professionista quando necessario, rappresenta un approccio concreto e scientificamente supportato per sostenere la salute riproduttiva.
Fonti:
Alvarez J, Real JM, Guarner F, et al. Microbiota intestinal y salud Gut microbes and health. Gastroenterología y Hepatología Volume 44, Issue 7, August–September 2021, Pages 519-535
Baker JM, Al-Nakkash L, Herbst-Kralovetz MM. Estrogen–gut microbiome axis: Physiological and clinical implications. Maturitas, Volume 103, P45-53, September 2017.
Moreno I, Simon C. Relevance of assessing the uterine microbiota in infertility. Fertil Steril, 2018;110:337–43.
Qi X, Yun C, Sun L, et al. Gut microbiota–bile acid–interleukin-22 axis orchestrates polycystic ovary syndrome. Gut Microbes, Volume 13, 2021 - Issue 1.
He FF, Li YM. Role of gut microbiota in the development of insulin resistance and the mechanism underlying polycystic ovary syndrome: a review. Journal of Ovarian Research, Volume 13, Article number: 73, 2020.
Shan J, Ni Z, Cheng W, et al. Gut microbiota imbalance and its correlations with hormone and inflammatory factors in patients with stage 3/4 endometriosis. Archives of Gynecology and Obstetrics, Volume 304, 2021.
Salliss ME, Farland LV, Mahnert ND, et al. The role of gut and genital microbiota and the estrobolome in endometriosis, infertility and chronic pelvic pain. Human Reproduction Update, Volume 28, Issue 1, 2022.
Moreno I, Codoner FM, Vilella F, et al. Evidence that the endometrial microbiota has an effect on implantation success or failure. Am J Obstet Gy
Janiszewska J, Szostak-Węgierek D. The Influence of Diet on Ovulation Disorders in Women—A Narrative Review. Nutrients 2022, 14(8), 1556
Chavarro JE, Rich-Edwards JW, Rosner BA, Willett WC. Diet and lifestyle in the prevention of ovulatory disorder infertility. Obstet Gynecol. 2007 Nov;110(5):1050-8.